一家 8 人患同1種癌!醫生提醒:這4種癌容易「家族聚集」 千萬小心:出現前兆要及時就醫
最近,據媒體報道,羅女士前段時間剛生下第二個孩子,就被確診為甲狀腺未分化癌。與此同時,她的家族也有人患過癌症。
一大家子竟然有8個人都患上癌症,真的有這麼巧合的事情嗎?
經過多次檢測後發現,他們家族是患上了一種罕見病——李-佛美尼綜合征。
醫生指出,這種病是會引起體內的器官癌變。如果家族中有人出現患癌病史,其他人也建議要去醫院做檢查。
值得注意,關於癌症的遺傳性,這個「遺傳」並不特指通過血液或者親緣傳播,而是指一個家族內同一種癌症的發生率明顯要高於非家族的。
一家 8 人患上同一種癌症的新聞引發網友熱議和擔憂。其實,這類新聞已經屢見不鮮。有的癌症有很強的家族聚集性,如果家族裡面有一個人罹患癌症,全家人都可能需要去做檢查,儘早發現,及時治療。那麼,這樣的家族聚集性癌症有哪些呢?我們又該怎麼應對呢?
![]()
是什麼造成了一家人患同一種癌症?
一家人患同一種癌的現象被稱為家族聚集性癌症,一方面可能是因為他們有共同的生活方式,比如不良飲食習慣、吸煙等,但另一方面也可能是因為他們共享了相同的缺陷基因,這些基因可能增加了他們患上特定癌症的風險。遺傳因素可能是這類癌症中的主要原因。
當談到遺傳因素時,我們指的是家族成員之間由於具有相似的缺陷基因,而有著相似的疾病易感性。例如,BRCA1 和 BRCA2 基因突變與乳腺癌和卵巢癌的高發生率有關,而 Lynch 綜合征則與結直腸癌的發病率增加相關。這意味著,如果家族中成員有癌症病史,那麼其他成員可能攜帶相同的缺陷基因,也就更容易罹患相同的癌症。
因此當發現這些特點時,我們就需要採取更有針對性的措施。
![]()
常見的家族聚集性癌症
幾乎所有的癌症類型都存在某種程度的遺傳傾向,但有些癌症因其在家族中聚集的特性更為顯著,需要我們特別關注,今天我們就聊聊幾種常見的家族聚集性癌症,方便大家更好地了解和應對。
1
乳腺癌和卵巢癌
關於乳腺癌的家族聚集現象,有個著名案例:
2013 年 5 月,著名好萊塢影星安吉麗娜·朱莉宣布自己因為攜帶乳腺癌易感基因(BRCA)1,大大增加她患乳腺癌和卵巢癌的風險,因此她決定預防性切除雙側乳腺。
現有研究發現大約 10%~20%的人有乳腺癌易感基因 BRCA1、BRCA2,它們會顯著增加患癌風險,是引發乳腺癌、卵巢癌家族聚集性發病的主要原因之一。
![]()
具體來說,攜帶 BRCA1 基因突變的女性在一生中發展為乳腺癌的幾率高達 85%,而攜帶 BRCA2 突變的女性,這一風險在 40%~45%之間。在卵巢癌方面,BRCA1 基因突變的風險估計在 40%~50%,而 BRCA2 突變則為 15%~30%。相較而言,未攜帶這些特定基因突變的女性,一生中患乳腺癌和卵巢癌的平均風險分別大約為 12.4%和 1.3%。
儘管部分患者會因為出現某些癥狀表現而早期發現,但乳腺癌和卵巢癌在早期大多並沒有特異的癥狀,想通過癥狀來早期發現並不可靠。因此,更重要的是主動進行定期篩查,尤其是攜帶 BRCA1/2基因的人,推薦從 25 歲開始每年進行乳腺X線攝影(鉬靶)和乳腺 MRI(磁共振)檢查;從 30 歲開始或家族中最早卵巢癌診斷年齡前 5~10 年開始,每 6~12 個月進行一次經陰道超聲檢查和血清 CA-125 水平檢測,用於卵巢癌篩查。
![]()
2
結直腸癌
出現特定類型的基因突變,會讓家族成員中患上結直腸癌的風險顯著增加,同時癌症的發病年齡也會大幅提前。這種情況通常由錯配修復(MMR)基因的突變引起,林奇綜合征(Lynch syndrome, LS)便是典型例子。林奇綜合征患者一生中患結直腸癌的風險估計在 50%至 80%之間,與之相關的結直腸癌平均發病年齡為 45 至 60 歲,相較之下,普通的散發性結直腸癌平均發病年齡約為 69 歲。
若個人排便習慣出現與往常不同的明顯變化,或同時伴體重下降,或是出現便血,這些都可能是結直腸癌的跡象。無論是否確診為癌症,都應及時就醫進行檢查以明確診斷。
但對遺傳高風險人群,應採取更積極主動的措施。比如對於懷疑或已確診患有林奇綜合征的個體,建議進行遺傳諮詢,並對 MLH1、MSH2、MSH6 和 PMS2 等 MMR 基因進行胚系突變檢測。
這類人群定期接受腸鏡篩查是十分必要的。具體而言,對於 MLH1 和 MSH2 基因突變的 LS 患者,建議從 20 至 25 歲開始,每 1 至 2 年進行一次腸鏡檢查;對於 MSH6 和 PMS2 基因突變的 LS 患者,則建議從 30 至 35 歲起,每 1 至3 年進行一次檢查。
![]()
3
胃癌
胃癌的家族聚集性發病原因包括遺傳和環境因素。
在遺傳因素方面,CDH1 基因的突變與遺傳性瀰漫性胃癌有關。研究表明,攜帶該基因突變的人群中,男性到 80 歲時胃癌的累積發病率達到 70%,女性為 56%。
環境因素方面主要是不良飲食習慣和生活方式,主要包括幽門螺桿菌感染,以及經常飲酒和食用腌制熏制食品等習慣,這些都有可能導致家族聚集性發病。有研究顯示,有幽門螺桿菌感染史的個體患胃癌的風險是無感染史個體的 20 倍以上。
![]()
部分胃癌患者可能會有不明原因的胃部不適和體重減輕或貧血,這些癥狀需要引起高度警惕。但由於大多數癥狀與普通胃病相似,僅依據癥狀判斷胃癌可能導致不必要的恐慌。
對於有胃癌家族史的人群,保持定期進行胃癌篩查的習慣尤為重要。具體來說,高風險人群建議在 45 至 75 歲間,每 1 至 2 年進行一次胃鏡篩查,並每年檢測幽門螺桿菌的感染情況,必要時進行相應的根除治療。
4
食管癌
食管癌的家族聚集性發病原因同樣包括遺傳和環境因素兩方面。
在遺傳因素方面,研究發現,一級親屬中有食管癌家族史的人發生食管鱗癌的風險幾乎翻倍(1.85 倍),而少部分食管腺癌也發現了家族遺傳性,但目前並不確定具體的基因遺傳傾向。
環境因素方面主要涉及某些不良飲食習慣和生活方式,比如,超過 65 攝氏度的熱飲已經被國際癌症研究機構列入 2A 類致癌物名單,會增加食管癌的風險;另外吸煙、飲酒也會增加食管癌風險,這些也是導致食管癌家族聚集性發病的重要原因。
![]()
食管癌中有一個較為常見的早期癥狀就是逐漸加重的吞咽哽噎感,這種感覺有時還會表現為食物/水滯留在食道,因其偶爾會有所緩解,所以常常被忽視;如果同時還出現體重下降,就更要高度警惕。
不過不少食管癌在早期並沒有癥狀,因此對於高危人群需要主動進行定期的篩查。具體來說,高風險人群應在 45 至 75 歲間,每 5 年進行一次內鏡檢查;如果發現上皮內瘤變,應調整為 1~3 年。
如何應對家族聚集性癌症
應對家族聚集性癌症,心態上不必要恐慌,關鍵在於主動進行定期篩查、保持健康生活方式,以及有針對性進行遺傳諮詢。
具體來講,首要的是要主動找相應的專科進行定期的篩查;其次,要更自覺保持良好的生活方式和飲食習慣,比如均衡飲食、規律運動、戒煙限酒等;最後,有針對性的遺傳諮詢能夠提供個性化的風險評估和指導,可以幫助家庭成員制定更有針對性的預防策略。
簡而言之,通過這三方面的努力,就能夠最有效地管理和降低家族聚集性癌症的風險。
文章參考:騰訊
[圖擷取自網路,如有疑問請私訊]
一大家子竟然有8個人都患上癌症,真的有這麼巧合的事情嗎?
經過多次檢測後發現,他們家族是患上了一種罕見病——李-佛美尼綜合征。
醫生指出,這種病是會引起體內的器官癌變。如果家族中有人出現患癌病史,其他人也建議要去醫院做檢查。
值得注意,關於癌症的遺傳性,這個「遺傳」並不特指通過血液或者親緣傳播,而是指一個家族內同一種癌症的發生率明顯要高於非家族的。
一家 8 人患上同一種癌症的新聞引發網友熱議和擔憂。其實,這類新聞已經屢見不鮮。有的癌症有很強的家族聚集性,如果家族裡面有一個人罹患癌症,全家人都可能需要去做檢查,儘早發現,及時治療。那麼,這樣的家族聚集性癌症有哪些呢?我們又該怎麼應對呢?
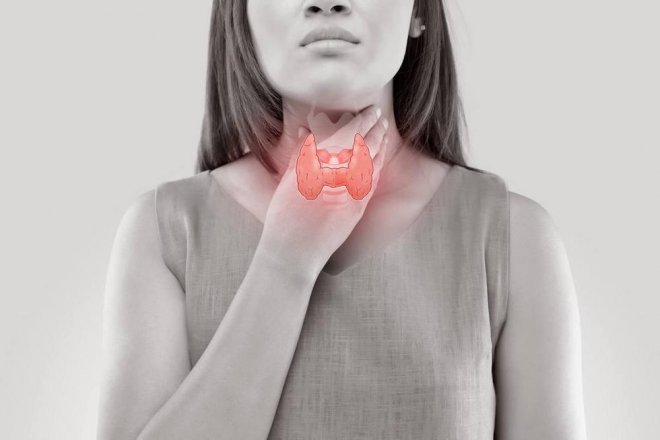
是什麼造成了一家人患同一種癌症?
一家人患同一種癌的現象被稱為家族聚集性癌症,一方面可能是因為他們有共同的生活方式,比如不良飲食習慣、吸煙等,但另一方面也可能是因為他們共享了相同的缺陷基因,這些基因可能增加了他們患上特定癌症的風險。遺傳因素可能是這類癌症中的主要原因。
當談到遺傳因素時,我們指的是家族成員之間由於具有相似的缺陷基因,而有著相似的疾病易感性。例如,BRCA1 和 BRCA2 基因突變與乳腺癌和卵巢癌的高發生率有關,而 Lynch 綜合征則與結直腸癌的發病率增加相關。這意味著,如果家族中成員有癌症病史,那麼其他成員可能攜帶相同的缺陷基因,也就更容易罹患相同的癌症。
因此當發現這些特點時,我們就需要採取更有針對性的措施。

常見的家族聚集性癌症
幾乎所有的癌症類型都存在某種程度的遺傳傾向,但有些癌症因其在家族中聚集的特性更為顯著,需要我們特別關注,今天我們就聊聊幾種常見的家族聚集性癌症,方便大家更好地了解和應對。
1
乳腺癌和卵巢癌
關於乳腺癌的家族聚集現象,有個著名案例:
2013 年 5 月,著名好萊塢影星安吉麗娜·朱莉宣布自己因為攜帶乳腺癌易感基因(BRCA)1,大大增加她患乳腺癌和卵巢癌的風險,因此她決定預防性切除雙側乳腺。
現有研究發現大約 10%~20%的人有乳腺癌易感基因 BRCA1、BRCA2,它們會顯著增加患癌風險,是引發乳腺癌、卵巢癌家族聚集性發病的主要原因之一。
具體來說,攜帶 BRCA1 基因突變的女性在一生中發展為乳腺癌的幾率高達 85%,而攜帶 BRCA2 突變的女性,這一風險在 40%~45%之間。在卵巢癌方面,BRCA1 基因突變的風險估計在 40%~50%,而 BRCA2 突變則為 15%~30%。相較而言,未攜帶這些特定基因突變的女性,一生中患乳腺癌和卵巢癌的平均風險分別大約為 12.4%和 1.3%。
儘管部分患者會因為出現某些癥狀表現而早期發現,但乳腺癌和卵巢癌在早期大多並沒有特異的癥狀,想通過癥狀來早期發現並不可靠。因此,更重要的是主動進行定期篩查,尤其是攜帶 BRCA1/2基因的人,推薦從 25 歲開始每年進行乳腺X線攝影(鉬靶)和乳腺 MRI(磁共振)檢查;從 30 歲開始或家族中最早卵巢癌診斷年齡前 5~10 年開始,每 6~12 個月進行一次經陰道超聲檢查和血清 CA-125 水平檢測,用於卵巢癌篩查。

2
結直腸癌
出現特定類型的基因突變,會讓家族成員中患上結直腸癌的風險顯著增加,同時癌症的發病年齡也會大幅提前。這種情況通常由錯配修復(MMR)基因的突變引起,林奇綜合征(Lynch syndrome, LS)便是典型例子。林奇綜合征患者一生中患結直腸癌的風險估計在 50%至 80%之間,與之相關的結直腸癌平均發病年齡為 45 至 60 歲,相較之下,普通的散發性結直腸癌平均發病年齡約為 69 歲。
若個人排便習慣出現與往常不同的明顯變化,或同時伴體重下降,或是出現便血,這些都可能是結直腸癌的跡象。無論是否確診為癌症,都應及時就醫進行檢查以明確診斷。
但對遺傳高風險人群,應採取更積極主動的措施。比如對於懷疑或已確診患有林奇綜合征的個體,建議進行遺傳諮詢,並對 MLH1、MSH2、MSH6 和 PMS2 等 MMR 基因進行胚系突變檢測。
這類人群定期接受腸鏡篩查是十分必要的。具體而言,對於 MLH1 和 MSH2 基因突變的 LS 患者,建議從 20 至 25 歲開始,每 1 至 2 年進行一次腸鏡檢查;對於 MSH6 和 PMS2 基因突變的 LS 患者,則建議從 30 至 35 歲起,每 1 至3 年進行一次檢查。

3
胃癌
胃癌的家族聚集性發病原因包括遺傳和環境因素。
在遺傳因素方面,CDH1 基因的突變與遺傳性瀰漫性胃癌有關。研究表明,攜帶該基因突變的人群中,男性到 80 歲時胃癌的累積發病率達到 70%,女性為 56%。
環境因素方面主要是不良飲食習慣和生活方式,主要包括幽門螺桿菌感染,以及經常飲酒和食用腌制熏制食品等習慣,這些都有可能導致家族聚集性發病。有研究顯示,有幽門螺桿菌感染史的個體患胃癌的風險是無感染史個體的 20 倍以上。
部分胃癌患者可能會有不明原因的胃部不適和體重減輕或貧血,這些癥狀需要引起高度警惕。但由於大多數癥狀與普通胃病相似,僅依據癥狀判斷胃癌可能導致不必要的恐慌。
對於有胃癌家族史的人群,保持定期進行胃癌篩查的習慣尤為重要。具體來說,高風險人群建議在 45 至 75 歲間,每 1 至 2 年進行一次胃鏡篩查,並每年檢測幽門螺桿菌的感染情況,必要時進行相應的根除治療。
4
食管癌
食管癌的家族聚集性發病原因同樣包括遺傳和環境因素兩方面。
在遺傳因素方面,研究發現,一級親屬中有食管癌家族史的人發生食管鱗癌的風險幾乎翻倍(1.85 倍),而少部分食管腺癌也發現了家族遺傳性,但目前並不確定具體的基因遺傳傾向。
環境因素方面主要涉及某些不良飲食習慣和生活方式,比如,超過 65 攝氏度的熱飲已經被國際癌症研究機構列入 2A 類致癌物名單,會增加食管癌的風險;另外吸煙、飲酒也會增加食管癌風險,這些也是導致食管癌家族聚集性發病的重要原因。

食管癌中有一個較為常見的早期癥狀就是逐漸加重的吞咽哽噎感,這種感覺有時還會表現為食物/水滯留在食道,因其偶爾會有所緩解,所以常常被忽視;如果同時還出現體重下降,就更要高度警惕。
不過不少食管癌在早期並沒有癥狀,因此對於高危人群需要主動進行定期的篩查。具體來說,高風險人群應在 45 至 75 歲間,每 5 年進行一次內鏡檢查;如果發現上皮內瘤變,應調整為 1~3 年。
如何應對家族聚集性癌症
應對家族聚集性癌症,心態上不必要恐慌,關鍵在於主動進行定期篩查、保持健康生活方式,以及有針對性進行遺傳諮詢。
具體來講,首要的是要主動找相應的專科進行定期的篩查;其次,要更自覺保持良好的生活方式和飲食習慣,比如均衡飲食、規律運動、戒煙限酒等;最後,有針對性的遺傳諮詢能夠提供個性化的風險評估和指導,可以幫助家庭成員制定更有針對性的預防策略。
簡而言之,通過這三方面的努力,就能夠最有效地管理和降低家族聚集性癌症的風險。
文章參考:騰訊
[圖擷取自網路,如有疑問請私訊]
|
本篇 |
不想錯過? 請追蹤FB專頁! |
| 喜歡這篇嗎?快分享吧! |
相關文章
健康飲食情報站
























